
Inhalt:
1. Definition, Verteilung und geschichtliche Entwicklung
2. Klinische Merkmale
3. Ätiologie
4. Früherkennung und Frühberatung
5. Klassifikationen der progressiven Muskeldystrophie
6. Therapieformen
7. Hilfsmittel
8. Praktische Anleitungen und Hilfen für Eltern, Lehrer
und Betreuer
9. Literatur
10. Links
1.
Definition, Verteilung und geschichtliche Entwicklung
Definition
- genetisch bedingte degenerative Erkrankung der Skelettmuskulatur
- von keiner der verschiedenen Typen ist die Ursache vollumfänglich
bekannt
Verteilung
- auf 100.000 Einwohner kommen 10 erkrankte Patienten
- 2/3 aller Muskeldystrophiepatienten leidet an einer Duchenne Muskeldystrophie
Geschichtliche Entwicklung
|
1849
|
Guillaume Duchenne de Boulogne beschreibt das nach ihm benannte Krankheitsbild
der erblichen progressiven Muskeldystrophie bereits in allen klinischen Details,
er vermutete die Ursache in der Muskelzelle
|
1881
|
Wilhelm Erb grenzt weitere Form der progressiven Lähmung ab, deren
Ursprung seiner Meinung nach neurogen war (nur möglich durch elektrophysiologische
Untersuchungen der Muskeln und Mikroskopie von Gewebeproben der Muskulatur)
|
1967
|
P.E.Becker nimmt eine umfassende Einteilung der Muskeldystrophien
und Myopathien nach genetischen Gesichtspunkten vor
|
2. Klinische Merkmale
- progressiver, symmetrischer Muskelschwund, vor allem an Rumpf und den
proximalen Gliedmaßen
- Schwäche und Hypotonie der Muskeln, die später in Atrophie
übergeht, Funktionsstörungen sind symmetrisch
- elektrische Erregbarkeit der Muskelzellen ist abgeschwächt, jedoch
keine Störungen in der Funktion von Blase, Mastdarm und Sinneswahrnehmung
- häufig Pseudohypertrophien
- ZNS und PNS sind nicht betroffen
- Verlauf ist meistens über Jahre langsam fortschreitend
- Eigenreflexe bleiben so lange erhalten, wie genügend Muskelmasse
für eine Reflexzuckung vorhanden ist
3. Ätiologie
- Ätiologie und Pathogenese aller progressiven Muskeldystrophien
sind bisher ungeklärt
- das Fehlen, bzw. eine qualitative Veränderung des Proteins Dystrophin
ermöglicht einen fortschreitenden Abbau der Skelettmuskulatur
- Dystrophin ist wichtiger Bestandteil der Muskelfasermembran, fehlt
es, ist die Membrandurchlässigkeit erhöht, so dass Kreatinkinase
(CK) austreten kann (Messung im Blut)
- durch das Fehlen des Proteins Dystrophin gelangt außerdem
viel Calcium in die Zelle
- 5 % aller Muskelfasern sind betroffen
- Zellen werden hyperreaktiv
- exzessive Erhöhung der CK im Blut: 100 bis 300fache Menge (ab dem
3. Lebensjahr langsam abfallend)
4.
Früherkennung und Frühberatung
- beim Typ Duchenne, Typ Becker-Kiener und Typ Emery-Dreifuß:
- Mütter können Konduktorinnen sein, d.h., dass sie das erkrankte
X-Chromosom heterozygot in sich tragen (zur
Abbildung)
- Unterscheidung:
- mögliche Konduktorinnen:
- Frauen mit einem erkrankten Sohn
- Frauen mit einem erkrankten Bruder, Neffen oder Onkel in der
mütterlichen Linie
- wahrscheinliche Konduktorinnen:
- Frauen mit zwei oder mehr erkrankten Söhnen, in deren mütterlicher
Linie alle männlichen
Mitglieder gesund sind
- sichere Konduktorinnen:
- Frauen mit einem erkrankten Sohn, in deren mütterlicher
Linie mindestens ein erkrankter Mann zu finden ist
- Frauen mit zwei erkrankten Söhnen, die von verschiedenen
Vätern stammen
- Frauen mit einem erkrankten Sohn und einer Schwester, deren
Sohn ebenfalls erkrankt ist
- bei 5 - 10 % der Konduktorinnen können (wenn auch meistens nur
leichte) Symptome einer Muskelerkrankung gefunden werden
- bei 70 - 80 % der Konduktorinnen ist die CK (Ceratinkinase) erhöht
- genetische Beratung der Konduktorinnen: bei bestehender Schwangerschaft
kann in der 13. bis 15. Woche eine intrauterine Geschlechtsbestimmung vorgenommen
werden und bei einem männlichen Fetus kann ein Abbruch noch bis zum
5. Monat vorgenommen werden
5. Klassifikationen
der progressiven Muskeldystrophie
5.1 Muskeldystrophie Typ Duchenne
Synonyme für den Duchenne-Typ:
- "bösartiger Typ"
- "maligne Form"
- "infantiler Beckengürteltyp"
Verbreitung:
- die Duchenne Muskeldystrophie (DMD) ist die häufigste vererbte
Muskeldystrophie des Kindesalters
- Schwankungen: 1 erkrankter Junge unter 3000 bis 3500 Neugeborenen
- 1/3 aller erkrankten Jungen sind Opfer einer Neumutation
- in der BRD gab es 1994 zwischen 1500 und 2000 Menschen mit DMD, es herrscht
eine jährliche Zuwachsrate von 160 Patienten
- in den letzten Jahren ist ein Sinken der Rate zu verzeichnen, die auf
die genetische Beratung und die modernerem Pränatalmaßnahmen
zurückzuführen ist
Verlauf und klinisches Bild:
Einteilung in funktionelle Stadien nach VIGNOS 1968:
0. Präklinische Phase
- Symptomfrei, nur der Serum-CPK-Wert ist erhöht
- verspätetes Laufen lernen
|
1. Retardation der motorischen Entwicklung
- z.B. Stolpern, Hinfallen
- der
Kranke kann weder laufen noch springen
- rasches Ermüden bei Spaziergängen
- gehäufte Infekte mit Bronchitis
|
2. Typische Gehstörung.
- Treppensteigen nur mit Festhalten am Geländer
möglich.
- Muskelschwäche und -schwund setzen an Becken, Gesäß
und Oberschenkeln ein:
- watschelnder Gang auf Zehenspitzen
- verstärkte Rückenkrümmung
- Gower-Manöver (an-sich-hochklettern)
- Schwierigkeiten beim Treppensteigen
- Pseudohypertrophien der Waden („Gnomenwaden“), im Gegensatz dazu meist
atrophische Oberschenkelmuskulatur
|
3. Der Kranke kann zwar gehen, doch nicht Treppensteigen.
|
4. Die Gehfähigkeit ist noch erhalten, doch beim Aufstehen vom Stuhl
ist der Patient auf Hilfe angewiesen.
- mühsames "Watscheln"
- beginnender Schulter-Arm-Befall
- Skelett-Deformierungen durch besondere Körperhaltung
- Hyperlordose, vorgewölbter Bauch, Plattfüße, Beugung
in der Hüfte
- Schwerpunktverlagerung nach vorne
|
5. Der Kranke geht mit einem Oberschenkelapparat.
|
6. Er geht im Oberschenkelapparat mit Hilfe.
|
7. Er vermag zwar im Oberschenkelapparat zu stehen, doch gehen kann er auch
mit Hilfe nicht mehr.
- durch Bewegungsverlust setzen ein:
- Kniegelenksversteifung
- Spitzfuß
- Wirbelsäulenverkrümmung
- Beginn einer Muskel- und Weichteilatrophie
- Muskeleigenreflexe sind stark abgeschwächt oder ganz aufgehoben
|
8. Der Kranke sitzt im Rollstuhl und fährt den Wagen. Mit der Hand vermag
er kleinere tägliche Verrichtungen zu bewältigen.
- Beginn der Invalidität
- die Verrichtungen des täglichen Lebens können noch ohne Hilfe
durchgeführt werden
- auch Muskeln des Schultergürtels und des Rumpfes sind betroffen
- durch das Sitzen im Rollstuhl werden Kontrakturen von Knie-, Hüft-,
Ellenbeugen- und Schultergelenken hervorgerufen, außerdem geht die
lumbale Lordose in eine Kyphoskoliose über, dadurch besteht die Gefahr
einer respiratorischen Insuffizienz (Funktionsschwäche der Atmung)
|
9. Er kann im Rollstuhl sitzen, doch er ist in allem auf Hilfe angewiesen.
- Abstufung:
- Hilfsbedürftigkeit im Rollstuhl: Aufrechtes Sitzen ist möglich
- Begrenzte Rollstuhlfähigkeit: Sitzen ist nur mit Unterstützung
möglich
- Herabsetzung der Lungenfunktion
- bei 90 % der Patienten kardiale Mitbeteiligung
- ein Skoliosewinkel (Skoliose oder Kyphoskoliose) von 40 bis 90°
sorgt für Atemschwierigkeiten
|
10. Der Kranke ist ständig bettlägerig, bedarf maximaler Versorgung.
- Finalstadium
- deutlicher Gewichtsverlust
- krankhafte Schläfrigkeit
- Hyperkapnie (übermäßige Menge von Kohlensäure im
Blut)
- weniger Sauerstoff kann aufgenommen werden
- durch Gabe von Sauerstoff hebt man die Spontanatmung auf (Gefahr von
Atemstillstand)
- häufigste Todesursache: bronchitische pneumonische Infektion oder
Tod durch zunehmende Ateminsuffizienz , nur bei 10 % tritt der Tod durch
Herzversagen ein
|
Allgemeines zum Verlauf und klinischen Bild:
- Beginn im 1. bis 2. Lebensjahr
- ab dem 8. bis 10. Lebensjahr rasch Verschlechterung
- zwischen 8. und 15. Lebensjahr Gehunfähigkeit
- zwischen dem 10. und 15. Lebensjahr Herabsetzung der Lungenfunktion
mit Verminderung der Vitalkapazität und Abnahme des exspiratorischen
(Exspiration = Ausatmung) und inspiratorischen (Inspiration = Einatmung)
Drucks
- Die
Entwicklung von optimalen Betreuungsmethoden, besonders die mechanische
Langzeitbeatmung, haben die Lebenserwartung der Duchenne-Jungen von etwa
15 Jahren in den 1960er Jahren
bis auf 30 und in manchen Fällen bis auf 40 Jahre und darüber
verlängert. Doch auch heute noch sterben einige der jungen Männer bevor
sie 20 Jahre alt sind an
Herzkomplikationen, die selbst mit den modernsten Methoden nicht
beherrscht werden können. (Quelle: http://www.duchenne-information.eu/richtli1.htm)
- die Reduzierung der Muskelkraft verläuft progrediert linear, d.h.
auf Skala von 1 - 10 findet man eine jährliche Muskelkraftverminderung
von 0,4 Einheiten
- im mittleren Stadium manchmal Adipositas (aufgrund der Bewegungseinschränkung
und der Medikamente), später starke Abmagerung
- bei ca. 40 % der Patienten liegt eine genetisch determinierte Intelligenzminderung
vor (IQ durchschnittlich 75), die allerdings nicht progredient ist und nicht
mit der Schwere der Dystrophie korreliert (die verbale Intelligenz ist stärker
betroffen als die praktische Intelligenz)
- Patienten mit einer spinalen Muskelatrophie haben einen durchschnittlichen
IQ von 113
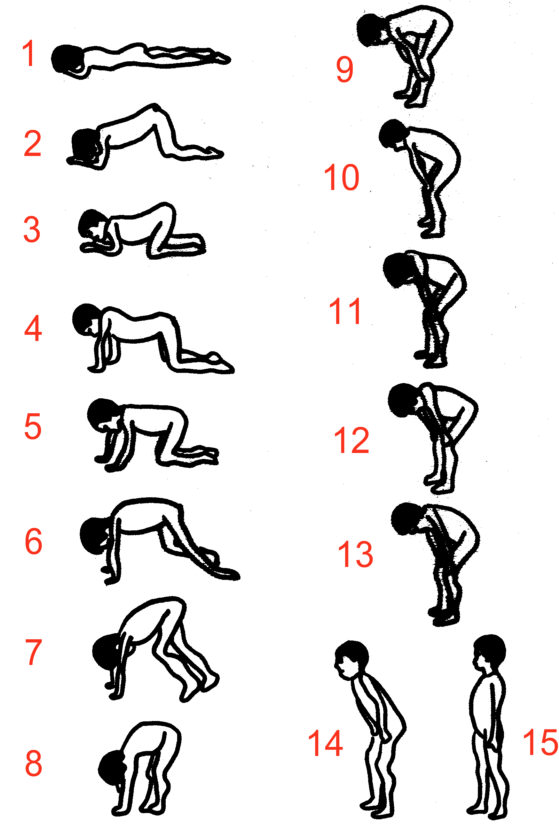
Das Gowers-Manöver
- als Gowers-Manöver wird der Vorgang des Aufrichtens aus
der bauchlage bis in den aufrechten Stand bezeichnet
- Gowers-Manöver eines 7-jährigen Jungen, der an Muskeldystrophie
vom Typ Duchenne erkrankt ist (Quelle: Weimann 1994, 33):
Mädchen mit DMD:
Es gibt vier verschiedene Möglichkeiten für ein Mädchen, an
DMD zu erkranken:
- ein Mädchen kann ein erkranktes X-Chromosom von ihrer Mutter (Konduktorin)
bekommen und ein X-Chromosom vom Vater, welches einer Spontanmutation unterlag
(ein solcher Fall ist bisher nicht bekannt)
- sie ist Konduktorin mit ausgeprägten Symptomen (10 % der Konduktorinnen
zeigen Auffälligkeiten wie: Wadenhypertrophie, Muskelschmerzen, langsam
progrediente Muskelschwächen im Becken- und/ oder Schultergürtel;
95 % der Konduktorinnen zeigen erhöhte CK-Werte im Blut)
- ein Mädchen mit Turner-Syndrom (X0-Syndrom) (ein solcher Fall wurde
3-mal beschrieben)
- ein Mädchen mit einer reziproken Translokation zwischen einem Autosom
und dem X-Chromosom (X-Chromosom wird inaktiv) (ein solcher Fall wurde bisher
20-mal beschrieben)
5.2 Muskeldystrophie Typ Becker/ Kiener
Vererbung
- rezessiv x-chromosomal vererbt
- Männer erkranken
- Frauen sind Konduktorinnen
Häufigkeit
Beginn
- zwischen 1. und 45. Lebensjahr (durchschnittlich im Alter von 11)
Verlauf
- progrediert langsam
- aufsteigender Verlauf
- zuerst ist Becken- und Oberschenkelmuskulatur betroffen
- nach 25 bis 30 Jahren Gehunfähigkeit
- nach 5-10 Jahren ist Schultergürtel und Oberarmmuskulatur betroffen
- Kontrakturen erst in der Rollstuhlphase
- Herzmuskelbeteiligung
Lebenserwartung
- erreichen zuweilen normales Alter, aber meistens eingeschränkte
Lebenserwartung (ca. 50 Jahre)
5.3 Muskeldystrophie Typ Emery/ Dreyfuß
Vererbung
- rezessiv x-chromosomal vererbt
- Männer erkranken
- Frauen sind Konduktorinnen
Häufigkeit
Beginn
- zwischen 2. und 10. Lebensjahr (durchschnittlich im Alter von 5 Jahren)
Verlauf
- progrediert langsam
- Muskelschwäche betrifft in erster Linie Becken- und Oberschenkelmuskulatur
- später auch Schulter- und Oberarmmuskeln betroffen
- auftretende Frühkontrakturen der Ellenbogen, Achillessehnen und
Knie
- Gehfähigkeit bis ins 4. Lebensjahrzehnt
- Herzmuskelbeteiligung
Lebenserwartung
- eingeschränkte Lebenserwartung infolge der frühen Herzmuskelbeteiligung
5.4 Muskeldystrophie Typ Leyden/ Möbius (Gliedergürteltyp)
Vererbung
- rezessiv autosomal vererbt
- betrifft beide Geschlechter
Häufigkeit
Beginn
- zwischen 2. und 40. Lebensjahr (90 % erkranken vor der Pubertät)
Verlauf
- langsam progredient
- aufsteigender Verlauf
- betrifft zuerst Becken- und Oberschenkelmuskulatur
- in seltenen Fällen später auch Schultergürtelmuskulatur
betroffen
- Kontrakturen erst in der Spätphase
- gehunfähig zwischen 20. und 30. Lebensjahr
- selten Herzmuskelbeteiligung
Lebenserwartung
- Prognose ist umso günstiger, je später die Krankheit beginnt
5.5 Muskeldystrophie Typ Landouzy/ Dejerine/ Erb
Vererbung
- autosomal dominant vererbt
- betrifft beide Geschlechter
Häufigkeit
Beginn
- zwischen 10. und 30. Lebensjahr (durchschnittlich im Alter von 15)
Verlauf
- langsam progredient
- absteigernder Verlauf
- Schwäche der Gesichtsmuskulatur
- Schultergürtel- und Oberarmschwäche
- selten gehunfähig
- keine Herzmuskelbeteiligung
Lebenserwartung
6. Therapieformen
- individuell abgestimmte Krakengymnastik (Klopf-Druck-Behandlung und
Ganzkörperisometrie nach Teirich-Leube)
- Ziel: Erhaltung, Koordination und evtl. Verbesserung noch vorhandener
Muskelfunktionen, Kontrakturenprophylaxe
- medikamentös lassen sich nur die Symptome behandeln
- sinnvolle Ernährung (wenig Fett, viel Eiweiß, Vitamine und
Magnesium)
- orthopädische Maßnahmen
- psychische Unterstützung
- Operationen, um Gehfähigkeit zu verlängern
6.1 Krankengymnastik bei Muskeldystrophie Typ Duchenne
(nach Lebensalter)
ca. 1 Monat bis 3 Jahre
Merkmale:
- typische Krankheitszeichen sind meistens noch nicht sichtbar
- verminderter Bewegungsdrang
Behandlungsziele:
- Stimulation und gezielte Förderung der Spontanmotorik
- Kräftigung der gesamten Muskulatur
Maßnahmen/ Technik:
- dynamische Übungen zur Muskelarbeit
- Schwimmen
- Rollbrett fahren
- KG nach Bobath
Sonstiges:
- übertriebene Bewegungsanregung und zu langes ermüdendes Spielen vermeiden
- leichte Zudecke
- Eltern und Erzieher in Übungen einweisen
- mehrmals täglich, oft und kurz üben
ca. 3 bis 6 Jahre
Merkmale:
- Krankheitszeichen sind ausgeprägt
- Schwäche der Muskulatur wird deutlich
- Kinder fallen oft hin, können sich schlecht abstützen
- Gowers-Manöver beim Aufstehen
Behandlungsziele:
- Haltungs- und Bewegungsmuster sollen erhalten bleiben
- Gewichtskontrolle
- Kontrollen durch Orthopäden
- ansonsten gleiche Ziele wie Frühbehandlung
Maßnahmen/ Technik:
- dynamische Muskelkräftigung
- Atemtraining
- Dehnübungen in die täglichen Bewegungen einschieben
- KG nach Bobath
- Hilfsmittel
- Orthesen können notwendig werden
Sonstiges:
- evtl. Haltungsturnen in kleinen Gruppen
- Fahrradfahren
ca. 6 - 10 Jahre
Merkmale:
- deutlich zunehmende Muskelschwäche
- die meisten Kinder werden in diesem Alter gehunfähig
- Inaktivitätsatrophien der Muskulatur
- Gewichtszunahme durch verringerten Energieverbrauch
- Pseudohypertophien der Waden
- zunehmend Kontrakturen
Behandlungsziele:
- Ziele der frühen Stadien
- Erhaltung der Steh- und Gehfähigkeit
- Umgang mit technischen Hilfen üben
Maßnahmen/ Technik:
- statische und dynamische Übungen zur Kräftigung der gesamten Muskulatur
- richtige Lagerung und Atemschulung immer wichtiger
- Gangschulung mit Orthesen und Stehübungen
- Ganzkörperisometrie nach Teirich und Leube
- Kontrakturen- behandlung
- Hilfsmittel
- Orthesen
- Schreibhilfen
- Stehtrainer
- Rumpfkorsett
- Rollstuhl
Sonstiges:
- ggf. operative Eingriffe
- auf richtiges Sitzen achten
- oft Positionswechsel
- oft aus dem Rollstuhl herausnehmen
- auf Skoliosen achten
ca. 10 Jahre und älter
Merkmale:
- Gehunfähigkeit
- aktive Bewegungen werden langsam und mühevoll
- rasche Entwicklung von Kontrakturen
- Atmung wird flacher
Behandlungsziele:
- Steh- und Gehfähigkeit mit Hilfsmitteln und das Muskelgleichgewicht soweit wie möglich erhalten
- Atemfunktion verbessern
Maßnahmen/ Technik:
- siehe vorherige Altersstufe
- aktive Bewegung tritt in Hintergrund
- im Vordergrund stehen isometrische Spannungsübungen, um verbleibende Muskelkraft zu erhalten
- Atemtherapie ist sehr wichtig
- Orthesen
- elektrische Schreibmaschine
- Stehtrainer
- Rumpfkorsett
- E-Rollstuhl
Sonstiges:
- auf richtigen Sitz im Rollstuhl achten
- altersentsprechende Wünsche soweit wie möglich unterstützen
7. Hilfsmittel
- spezielle orthopädische Schuhe, um längere Zeit das Stehen
und Gehen zu ermöglichen
- Lagerungsschuhe, um Fußdeformierungen vorzubeugen
- reziprokes Gehgestell, um Gehen zu erleichtern
- Orthesen, z.B. Beinschienen
- Stehtrainer
- Rumpfkorsett bei Wirbelsäulendeformierungen
- zur Lagerung Dekubituskissen und –matratzen, Sitzschale
- Versorgung mit Rollstuhl, später E-Rollstuhl
- Schreibmaschine mit Dystrophikertastatur
- Computer
- Beatmungsgerät
- intermittierende Selbstbeatmung (in individuell einstellbaren Intervallen
wird beatmet, so dass sich die Atemmuskulatur erholen kann)
- die Einweisung in diese Therapie erfolgt stationär, später kann
die Beatmung zu Hause vorgenommen werden
- Beatmung über Nasenmaske, Nasen-Mundmaske (nur wenn Nasenmaske allein
nicht ausreichenden erfolg zeigt) oder Tracheostoma (nur bei schwerwiegenderen
Problemen wie zum Beispiel erhöhter Aspirationsgefahr und Verlust des
Hustenreizes)
- mit Hilfe dieser Beatmungstechnik leben viele
Patienten durchschnittlich 10 Jahre länger als bisher möglich!!!!!!!!
8.
Praktische Anleitungen und Hilfen für Eltern, Lehrer und Betreuer
- auf gut gepolsterte Sitzunterlage achten
- weiche Lehnen im Rücken
- Schüler sollte im Rollstuhl gut abgesichert sein
- viel an die frische Luft gehen
- auf Ernährung achten
- passives Bewegen sehr vorsichtig, da Schmerzgrenze sehr schnell erreicht
ist
- ständiges Sitzen im Rollstuhl vermeiden
- beim Sitzen möglichst abwechselnd Beine hoch lagern
- Armauflagen, Tischhöheneinstellung
- Sitzen im Zwischenfersensitz vermeiden
- nach langem Sitzen in Rückenlage Spannungsübungen durchführen
- Treppensteigen vermeiden
- spezielle krankengymnastische Maßnahmen anwenden können
- so weit wie möglich altersentsprechende Wünsche ermöglichen
- psychische Unterstützung
9. Literatur
Beckmann, R. (1990):
Erkrankungen des Nervensystems und der Skelettmuskulatur
In: Palitzsch, D.: Pädiatrie – Kinderheilkunde für Studenten und Ärzte.
Stuttgart
Bekeny, G. (1987):
Klinik der Muskelkrankheiten
Leipzig
Brandt, T./ Dichgans, J./ Diener, H.C. (Hrsg.) (1988):
Therapie und Verlauf
neurologischer Erkrankungen
Stuttgart
von Bruch, H. (1994):
Bewegungsbehinderungen
Stuttgart
Conze, I. (1989):
Krankengymnastik bei Muskelerkrankungen
Schrift der Deutschen
Gesellschaft zur Bekämpfung der Muskelkrankheiten e.V. Freiburg
Jerusalem, F./ Zierz, S. (Hrsg.) (1991):
Muskelerkrankungen
Stuttgart
Ministerium für Kultur, Jugend, Familie und Frauen (1995):
Chronisch
kranke und behinderte Kindertagesstättenkinder
Speyer
Mortier, W. (1994):
Muskel- und Nervenerkrankungen im Kindesalter
Stuttgart
Mumenthaler, M. (Hrsg.) (1992):
Neuromuskuläre Erkrankungen
Stuttgart
Sowa, M./ Metzler, N.-H. (Hrsg.) (1989):
Der therapeutisch richtige Umgang
mit behinderten Menschen
Dortmund
Weimann, G. (1994):
Neuromuskuläre Erkrankungen
München
10. Links
Wichtiger
Hinweis!
Meiner Meinung nach sehr interessante Seiten
zum Thema Muskeldystrophie sind:
Kennen Sie ebenfalls
gute und interessante Seiten zu diesem oder einem anderen Thema
dieser Seite?
Schicken Sie sie mir hier:
 |



